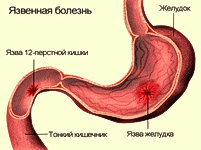
Язвенная болезнь – это хроническое рецидивирующее заболевание, характеризующееся образованием дефекта в стенке желудка или двенадцатиперстной кишки (ДПК). Распространенность язвенной болезни среди взрослого населения достаточно велика: страдают около 10%, преимущественно мужского пола.
При этом язвенная болезнь двенадцатиперстной кишки встречается в 4 раза чаще, чем язвы желудка. Локализация язвы ДПК подавляющем большинстве случаев приходится на мужское население, язвы желудка встречаются с одинаковой частотой у мужчин и женщин.
Патогенез язвенной болезни
Очень часто язвенный дефект развивается на фоне существующего гастрита, который также может протекать с образованием поверхностных язв – эррозий. В патогенезе язвенной болезни основное значение придается нарушению баланса между протекторными свойствами слизистой и агрессивными кислотно-пептическими факторами желудочного содержимого. Важная роль в появлении такого дисбаланса придается обнаруженной в 1983 году бактерии Хеликобактер пилори (HP, Helicobacter pylori). Этот микроорганизм в 85-90% случаев обнаруживается в слизистой желудка и двенадцатиперстной кишки. Хеликобактер пилори оказывает прямое повреждающее действие на клетки слизистой, вырабатывая различные ферменты и цитотоксины.
Повреждение защитного барьера слизистой оболочки приводит к развитию поверхностного гастрита и дуоденита, изменяется соотношение гормонов, вырабатываемых антральным отделом желудка – увеличивается синтез гастрина, угнетается секреция соматостатина, что в свою очередь усиливает повреждение стенки. Под воздействием провоцирующих факторов: курение, стрессы, погрешности в диете, прием НПВС и др., формируется язвенный дефект, который, в отличие от эррозий при гастрите, захватывает подслизистый слой.
Читать также Рак ободочной кишки — осложнения, лечение, операция
Классификация язвенной болезни
-
По локализации: расположение в желудке или двенадцатиперстной кишке, сочетанные язвы – и в желудке и в ДПК. Различают язвы кардии, субкардиального, антрального, пилорического отделов, тела желудка, луковицы, постбульбарного отдела ДПК, располагающиеся на малой или большой кривизне желудка, передней или задней стенке желудка или двенадцатиперстной кишки
- В зависимости от стадии заболевания: обострение, рубцевание, ремиссия
- Ассоциированная или неассоциированная с H. pylori
- По числу: одиночные и множественные
- По размеру язвенного дефекта — язвы малых (до 0,5 см в диаметре), средних (0,6-1,9 см в диаметре) размеров, большие (2,0-3,0 см в диаметре) и гигантские (свыше 3,0 см в диаметре) язвы
- По наличию осложнений: рубцово-язвенная деформация (стеноз), пенетрация, перфорация, малигнизация язвы, кровотечение.
Симптомы язвенной болезни

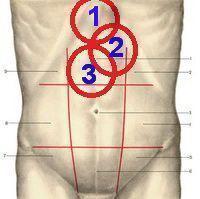
Для язвенной болезни желудка и двенадцатиперстной кишки характерна сезонность обострений с рецидивами в осенне-весенний период. Ведущим симптомом язвы является ноющая, распирающая или жгучая боль в эпигастральной (подложечной) области, которая может иррадиировать в спину, за грудину, в левую надключичную область (левосторонний френикус-симптом). По локализации боли и связи ее возникновения с приемом пищи, можно ориентировочно предполагать о расположении язвы в том или ином отделе. Боли сразу после приема пищи возникают под мечевидным отростком грудины или за ним при язве кардии или субкардиального отдела (зона 1 на рисунке), через 30-50 минут после еды, слева от срединной линии живота – при язве тела желудка (зона 2). При язве пилорического отдела желудка и луковицы двенадцатиперстной кишки характерны боли спустя 2-3 часа после еды несколько правее срединной линии живота (зона 3); голодные боли, появляющиеся натощак и проходящие после приема пищи; ночные боли. Диспептические расстройства представлены изжогой, тошнотой, отрыжкой или рвотой кислым содержимым. Может отмечаться легкое вздутие живота, склонность к запорам. Боли уменьшаются после приема антацидов (альмагель-А, ренни и др), приема молока, спазмолитиков, теплой грелки на область эпигастрия.
Читать также Болезнь Крона — причины, симптомы, диагностика, лечение
Диагностика язвенной болезни
Основана на сборе жалоб, анамнеза заболевания, данных объективного осмотра, во время которого может отмечаться болезненность в эпигастральной области, локальная перкуторная болезненность (симптом Менделя).
Основными методами диагностики язвы являются рентгенологический и эндоскопический. При рентгенологическом исследовании выявляется симптом «ниши» — дефект в слизистой, циркулярный спазм мускулатуры, расположенной вблизи язвы, рубцово-язвенные деформации. Гастроскопия уточняет локализацию, размеры, форму, глубину язвенного дефекта, позволяет взять биопсию для исключения злокачественного процесса, выявления в материале H. pylori. Проводят исследование кислотообразующей функции желудка с помощью PH-метрии.
Лечение язвенной болезни
Общие мероприятия при язве желудка и двенадцатиперстной кишки: отказ от курения, приема алкоголя. Прогулки на свежем воздухе, достаточный сон, диета — стол №1 по Певзнеру в период обострения.
Принципиальных отличий в лечении язв различной локализации нет. Используют трех-компонентную схему, включающую блокатор протонной помпы и 2 антибактериальных препарата, целью которых является эрадикация хеликобактерной инфекции.

Пример 3-х компонентной схемы: париет (нексиум, омепразол) 20 мг 2 р + метронидазол 500 мг 2 р + кларитромицин 250 мг 2 р. Один из антибактериальных препаратов можно заменять на амоксициллин или фуразолидон, что стало особенно актуальным в последние годы на фоне повышения резистентности штаммов HP к кларитромицину и метронидазолу.
При неэффективности вышеуказанной схемы на протяжении 7 дней рекомендована 4-компонентная схема: париет (нексиум, омепразол) 20 мг 2 р + де-нол 120 мг 4р + тетрациклин 500 мг 4 р + метронидазол 250 мг 4 р. Продолжительность эрадикации — 7 дней. Читать также Постхолецистэктомический синдром (ПХЭС) — причины, симптомы, диагностика, лечение
Альтернативная схема: пилорид 400 мг 2 р + амоксициллин 500 мг 4 р.